|
Erkrankungen des Bewegungsapparates: Übersicht
Die Rheumatologie ist die Lehre von der Entstehung, Behandlung und Verhütung rheumatischer Erkrankungen. Rheumatische Erkrankungen sind nicht verletzungsbedingte Erkrankungen des Bewegungs- und Stützapparates. Rheuma ist der Oberbegriff für viele sehr unterschiedlicher Erkrankungen mit ursächlichem Zusammenhang. Der Ausdruck "Rheumatismus" ist veraltert und bezeichnete ungenau schmerzhafte Beschwerden am Bewegungsapparat. Gemeinsame Merkmale der rheumatischen Erkrankungen oder der Erkrankungen des rheumatischen Formenkreises sind die Manifestation am Stütz- und Bindegewebes des Bewegungsapparates (Skelett, Muskulatur, Sehnen, Bänder) und immunogene Entzündungen des Bindegewebes innerer Organe wie beispielsweise Herz, Gefäße, Lunge, Leber, Darm, ZNS. Ein Immunogen ist ein Antigen, das aufgrund seiner Immunogenität in der Lage ist, eine Immunantwort auszulösen. Das Immunogen aktiviert bestimmte weiße Blutkörperchen und kann die Produktion von spezifischen Antikörpern auslösen. Dadurch kommt es zu Autoimmunerkrankungen in inneren Organen oder Gefäßen. Die Symptome der rheumatischen Erkrankungen sind sehr unterschiedlich. Es können Schmerzen auftreten, Funktionsbehinderungen, Versteifungen oder Steifigkeit, Deformierungen, Organschädigungen. Die pflegerischen Maßnahmen richten sich nach Art der Symptome und Erkrankung.
Rheumatische Erkrankungen
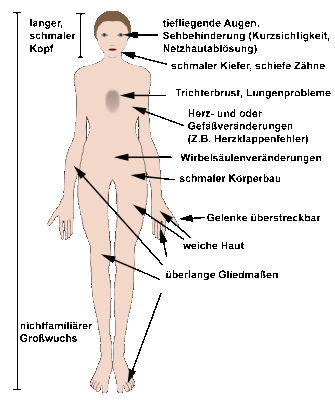
Marfan-Syndrom: Genlokalisation auf Chromosom 15, autosomal-dominanter Erbgang, selten Neumutation
Die Gicht (Urikopathie) gehört zu den entzündlich rheumatischen Erkrankungen und zählt zu den drei häufigsten ernährungsmitbedingten Stoffwechselkrankheiten beim erwachsenen Menschen mit steigender Tendenz. Die Gicht ist eine Purinstoffwechselerkrankung. Purine werden über die Nahrung aufgenommen oder entstehen im Körper beim Abbau von Zellen und sind Bestandteile der Nukleinsäuren. Das Endprodukt des Purinstoffwechsels ist die Harnsäure. Der menschliche Körper ist nicht in der Lage Harnsäure abzubauen. Harnsäure wird zu 80% über die Nieren und zu 20% über den Darm ausgeschieden. Verantwortlich für die Gicht ist eine erhöhte Harnsäurekonzentration im Blut (Hyperurikämie). Die Hyperurikämie entsteht durch eine verringerte Harnsäureausscheidung, seltener durch eine erhöhte Harnsäurebildung. Durch die erhöhte Harnsäurekonzentration werden kristallförmige harnsaure Salze an verschiedenen Körperstellen, bevorzugt in Gelenken, abgelagert und verursachen dort typische Entzündungsreaktionen. Primäre Gicht: Erbliche Störung des Purinstoffwechsels
Exogene Faktoren fördern den angeborenen Stoffwechseldefekt und haben eine anfallauslösende Wirkung. Exogene Faktoren: Purin- und aminosäurereiche Nahrung Alkohol Adipositas Körperliche Anstrengungungen
Unterkühlung
Bewegungsmangel
Fettstoffwechselstörungen, Diabetes mellitus und Hypertonie fördern das Gichtrisiko.
Sekundäre Gicht: Harnsäureerhöhung infolge vermehrten Zelluntergangs (z.B. Leukämie, Zytostatikatherapie, Nierenfunktionsstörungen, selten durch Nierenkrankheiten)
Krankheitsverlauf
Von der Gicht sind zu 95% Männer betroffen. Die Gicht äußert sich schubweise akut durch plötzlich auftretende heftige Schmerzen (In der Regel nachts oder frühmorgens). Meist ist anfangs das Großzehengrundgelenk betroffen, aber auch andere Gelenke können in seltenen Fällen betroffen sein. Das betroffene Gelenk ist stark gerötet, geschwollen, heiß und sehr druckschmerzhaft. Schon das Gewicht der Bettdecke oder leichteste Berührungen lösen Schmerzattacken aus. Die Entzündungserscheinungen können auch auf die Umgebung übergreifen und die Betroffenen frösteln leicht und oder haben mäßiges Fieber (38,5 - 39°C). Diese Gichtanfälle dauern von einigen Stunden bis mehrere Tage. Nach dem akuten Gichtanfall folgt eine symptomfreie Zeit. Die symptomfreien Phasen verkürzen sich mit zunehmenden unbehandelten Krankheitsverlauf und häufig werden zunehmend mehrere Gelenke nacheinander befallen.
Foto: Akuter Gichtanfall am Großzehengrundgelenk und Röntgenaufnahme Gichtfuß
Von der Gicht können alle Gelenke betroffen sein. Die Harnsäurekristalle werden gelenknah vom Knochen aufgenommen und führen zu Knorpelveränderungen und schließlich zu Deformierungen der Knochen und Gelenken.
Langfristig kann es zur Schädigung des Ausscheidungsorgans Niere (Gichtnephropathie) und damit zur Niereninsuffizienz kommen. Die Schädigung der Nieren geschieht schmerzlos, ist aber eine gefürchtete Komplikation. Weitere Komplikationen sind eine arterielle Hypertonie und das Auftreten weiterer Begleiterkrankungen wie Fettstoffwechselstörungen, Diabetes mellitus, Adipositas, Leberschädigungen.
Pflegerische Maßnahmen Purinarme Ernährung (bei der „streng purinarmen Kost“ beträgt die maximale tägliche Purinzufuhr 100 mg = zeitlich begrenzt unter ärztlicher Aufsicht; bei der „purinarmen Kost“ ist die Purinzufuhr auf maximal 400 mg täglich beschränkt. Fleisch, besonders Innereien, Krustentiere, Fettfische, Haut von Geflügel, Fisch oder Schweineschwarte sollten gemieden werden. Purinarm sind Eier und Milchprodukte und Eiweiß fördert die Harnsäureausscheidung. Pflanzliche Lebensmittel wie Hülsenfrüchte, Kohl oder Spinat haben ebenfalls viel Purin.)
Normalisierung des Körpergewichts Kein Fasten (Mobilisierung des Körperfettes steigert die Ketonkörperbildung, wodurch die Harnsäureausscheidung gehemmt wird) Völliger Verzicht auf Alkohol (enthält zwar außer Bier selber wenig Purin, hemmt aber die Ausscheidung der Harnsäure über die Nieren und steigert gleichzeitig die endogene Harnsäurebildung in der Leber. Alkoholfreies Bier hat den gleichen Puringehalt wie alkoholhaltiges Bier.) Bilanzierung: Ausreichende Flüssigkeitszufuhr von mindestens täglich 2 Litern, die tägliche Urinmenge sollte zur Vermeidung von Harnsäureablagerungen ebenfalls etwa 2 l betragen; Urinkontrollen mit Indikatorpapier (Obwohl Kaffee, Tee und Kakao Purine enthalten, muss nicht darauf verzichtet werden. Diese Form der Purine werden nicht in Harnsäure verwandelt und haben keinen Einfluss auf die Harnsäurekonzentration.)
Vermeidung von extremen körperlichen Anstrengungen oder Unterkühlung (begünstigt Gichtanfälle)
Beim akuten Gichtanfall zur Schmerzlinderung:
Sehr hilfreich für Gichtkranke: Purinrechner der "Deutschen Gicht-Liga e. V."
Die Arthrose ist eine degenerative (durch Verschleiß) Gelenkerkrankung, das heißt, dass der Gelenkverschleiß das altersübliche Maß übersteigt zum Beispiel durch Überbeanspruchung. Primäre Arthrose: Angeborene Gelenkdefizite, oder -fehlstellungen, Gelenkfehlentwicklungen, unzureichende Belastbarkeit des Gelenkknorpels; verstärkende Faktoren sind beispielsweise Schwerarbeit, Leistungssport, Adipositas, einseitige Belastungen Sekundäre Arthrose: Zum Beispiel als Folge von Verrenkungen, Frakturen, Wachstumsstörungen, entzündlichen Gelenkerkrankungen Zu Beginn ist in den betroffenen Gelenken ein Spannungsgefühl und Steifigkeit. Mit fortschreitender Arthrose setzen Anfangsschmerzen ein, die in Belastungsschmerzen übergehen bis schließlich zum Dauerschmerz. Arthrosen werden röntgenologisch nachgewiesen. Maßnahmen:
Die Arthritis ist eine Entzündung eines oder mehrerer Gelenke. Bemerkbar macht sie sich durch Schmerzen, Schwellung, Überwärmung und Bewegungseinschränkung.
Einteilung nach der Anzahl der betroffenen Gelenke Monarthritis: entzündliches Geschehen in einem einzelnen Gelenk
Einteilung nach der Ursache Infektiöse Arthritis Die infektiöse Arthritis ist in der Regel eine Monarthritis und tritt spontan und akut auf. Ursache ist eine bakterielle Infektion des Gelenkes. Das Gelenk ist stark geschwollen, gerötet, bewegungseingeschränkt und überwärmt. Die Betroffenen haben heftige Schmerzen und häufig hohes schubartiges Fieber. Bei schweren Formen können Zeichen einer Blutvergiftung und Schock auftreten. Eine infektiöse Arthritis ist ein medizinischer Notfall. Menschen mit geschwächten Immunsystem und Suchtkranke sind häufiger betroffen.
Juvenile Arthritis
Es gibt weitere sehr unterschiedliche Formen der Arthritiden.
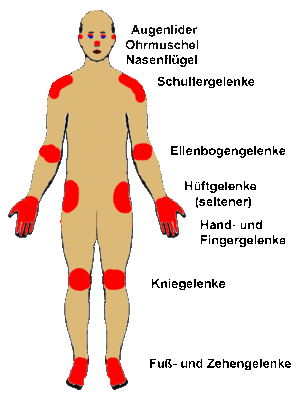
Die rheumatoide Arthritis ist eine chronische Polyarthritis. Die entzündliche Allgemeinerkrankung betrifft das Bindegewebe, Knochen, Knorpel, glatte Muskulatur aber auch Organe wie Herzmuskel, Niere und Nebennierenrinde, das blutbildendes System, Blut- und Lymphgefäße. Die Hauptmanifestation ist an der Gelenkinnenhaut. Frauen sind dreimal häufiger betroffen als Männer. Mit steigendem Alter nehmen die Erkrankungen zu. Die Ursache ist bisher unbekannt, es wird eine Autoimmunkrankheit vermutet. Die rheumatoide Arthritis verläuft meist schubweise. Zunächst entzündet sich die Gelenkinnenhaut. Die betroffenen Gelenke, vor allem Finger- und Zehengelenke, schwellen an. Es kann zu einem Gelenkerguss kommen. Die Gelenkschwellung äußert sich durch Spannungsschmerz und Bewegungseinschränkungen. Im Endstadium versteifen häufig die Gelenke. Die Entzündung greift oft auf benachbarte Strukturen über. Bei fortschreitender Erkrankung können auch größere Gelenke und eventuell die Wirbelsäule betroffen sein. Typisch für die rheumatoide Arthritis ist die Morgensteifigkeit der betroffenen Gelenke. Die Gelenke sind geschwollen, überwärmt und schmerzen. Ein fester Händedruck kann als sehr schmerzhaft empfunden werden. Zu beachten: Die Entzündung betrifft den ganzen Organismus. Betroffene, gerade in akuten Phasen, fühlen sich oft schwach, leiden unter Appetitlosigkeit und sind im Allgemeinbefinden beeinträchtigt. Einteilung der Krankheitsstadien nach Steinbrocker et. al. 1949
Maßnahmen:
Pflege:
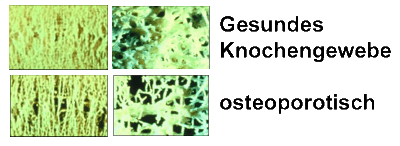
(altgr. „harter Knochen": os, osteon = Knochen, poros = Loch)
Umgangssprachlich „Knochenschwund“ Häufigste Knochenerkrankung im höheren Lebensalter
Kennzeichen
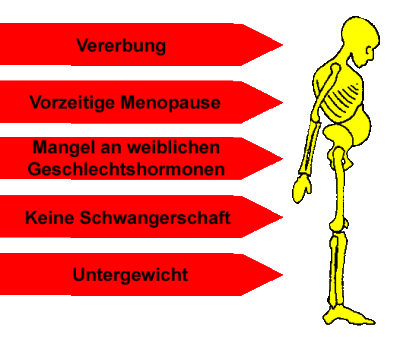
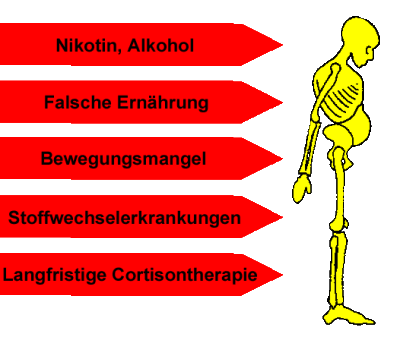
Osteoporose kann als Volkskrankheit bezeichnet werden: In Deutschland sind fünf bis sieben Millionen Menschen betroffen. Mehr als 2,5 Millionen erlitten dadurch bereits Brüche von Wirbelkörpern. Nicht beeinflussbare Risikofaktoren der Osteoporose:
Beeinflussbare Risikofaktoren der Osteoporose
Entsteht ohne erkennbare Ursachen 95% sind primäre Osteoporosen
Nach Lebensalter unterscheidet man verschiedene Formen:
Selten, tritt im Kindes-, Jugendalter auf (meist 8 - 14 Jahre)
80% aller Osteoporosen betreffen postmenopausale Frauen oder 30% aller Frauen haben nach der Menopause eine klinisch relevante Osteoporose Durch den Rückgang der Östrogenmenge steigt die Osteoporosegefahr
Auch als Senile Osteoporose bezeichnet Altersbedingte Veränderungen an der Kortikalis (feste äußere Schicht eines Knochens) Männer sind auch betroffen (Meist ab 70 Jahre)
Sekundäre Osteoporosen Mit 5 % selten Die Osteoporosen, die durch eine andere Grunderkrankung ausgelöst werden.
Komplikationen: Knochenbrüche
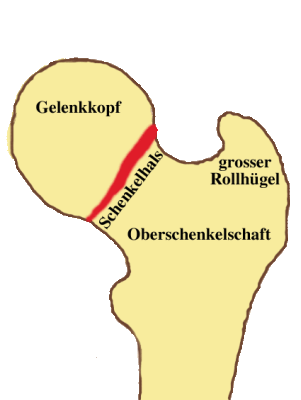
1. Wirbelkörper-Einbrüche (Sinterungen) 2. Hüftgelenksnahe Oberschenkelknochenbrüche (u. a. Schenkelhalsfraktur) 3. Handgelenksnahe Speichenbrüche (distale Radiusfraktur) 4. Oberarmkopfbruch (subcapitale Humerusfraktur) 5. Beckenbruch Meist ist der Schenkelhals betroffen von Frakturen
Es besteht eine vermehrte Anfälligkeit auch für sonstige Frakturen.
Diagnose Knochendichtemessung (T-Wert: statistischer Wert (Vergleich junger Frauen)
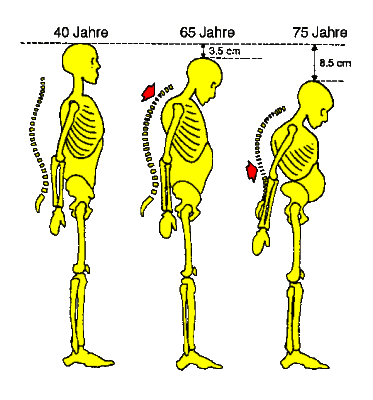
Krankheitsverlauf Die Osteoporose beginnt schleichend Sogenannter "Witwenbuckel" Knochenbrüche (Heilung der Knochenbrüche ist nicht gestört)
co --Karlarndthans, bearbeitet
Behandlungsmöglichkeiten:
Kaffee und schwarzer Tee galten früher als mögliche Ursache für eine Osteoporose. Beide Getränke fördern die Diurese (Harnbildung), wodurch es zu einer leicht erhöhten Calciumausscheidung kommt, die jedoch durch entsprechende Ernährung kompensiert wird. Kaffee "trocknet" nicht aus und ist kein Risikofaktor für eine Osteoporose. (((Östrogene - Achtung! - Umstritten)))
Milch enthält viel Calcium. Calcium ist gut für die Knochen. Aber! 1997 stellte man in der „Nurses` Health Study“ fest, dass der Verzehr von Milch keinen positiven Effekt auf die Knochendichte oder -stabilität hat. Im April 2009 veröffentlichte das Fachjournal Osteoporosis International eine Studie, das Frauen im Klimakterium, die vegan leben, keine Auffälligkeiten betreffs Knochendichte zeigten. Dr. Diane Feskanich von der Harvard University fand im Jahr 2013 heraus, dass eine vermehrte Milchaufnahme im Teenageralter das Risiko von Hüftgelenksbrüchen im späteren Verlauf des Lebens nicht positiv beeinflusst, im Gegenteil. Der schwedische Forscher Prof. Karl Michaëlsson hielt nach einer Studie vom Oktober 2014 Milch als völlig nutzlos für die Knochen. Nach seinen Ergebnissen erhöhe Milch das Knochenbruchrisiko. Finnland ist das Land mit dem höchsten pro-Kopf-Verbrauch an Milch (240 l im Jahr) und ist führend mit den Erkrankungen Diabetes I und Osteoporose. Milch ist also wahrlich nicht so gesund, wie behauptet wird und verhindert auch keine Osteoporose. Das ist ein Ammenmärchen. Der beste Schutz gegen Osteoporose ist eine ausgewogene Ernährung. Man darf auch ohne Weiteres Milch und Milchprodukte konsumieren - aber bitte im Rahmen. Das sollte eigentlich ein Dr. Lothar Zimmermann als sogenannter Gesundheitsexperte wissen.
Verhinderung von Brüchen Zur Vorbeugung osteoporotischer Oberschenkelhalsfrakturen Hüftprotektoren.
Psychische Belastung
Wirtschaftliche Aspekte Jährlich werden etwa 2,5 bis 3 Mrd. Euro an direkten und indirekten Krankheitskosten in Deutschland durch Osteoporose ausgegeben. Deshalb wurde sie von der Weltgesundheitsorganisation (WHO) auf die Liste der zehn wichtigsten Erkrankungen gesetzt.
Kontraktur ist die Funktions- und Bewegungseinschränkung von Gelenken. (Umgangssprachlich Gelenkversteifung)
Entstehung:
Ursachen und Risikofaktoren:
vom Gelenk selbst
vom Weichteilapparat
Siehe Kontraktur als Pflegefehler auf der Seite Pflegefehler
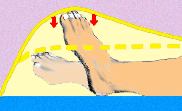
Die häufigste im Pflegeheim erworbene Kontraktur ist der Spitzfuß.
Die häufigsten Ursachen eines Spitzfußes sind:
(Peripher = „anliegend“, „unmittelbar darauf folgend“; Extremitäten, welche direkt an den Rumpf anschließen, werden als peripher bezeichnet.)
Druck der Bettdecke, auch bei leichten Decken) und der Einfluss der Schwerkraft führen sehr schnell zu einem Spitzfuß
Symptome:
Beobachtung:
Siehe: Kontrakturenprophylaxe
Lernzielkontrolle
Eigene Webseite von Beepworld Verantwortlich für den Inhalt dieser Seite ist ausschließlich der Autor dieser Homepage, kontaktierbar über dieses Formular! |